В паху есть множество апокриновых желез, производящих пот. Риск их воспаления (развития гидраденита) в этой зоне столь же высок, как и в подмышечной зоне. На ранних стадиях не возникает трудностей с диагностикой, заболевание лечится успешно. Но сложность заключается в несвоевременном обращении больного к врачу из-за деликатности проблемы. На поздних стадиях показана хирургия в качестве терапевтической меры.

Описание
Гидраденит в паху, как и грудное поражение, предполагает воспаление потовых желез, которое локализуется в области мошонки, ануса, больших генитальных складок. По мере развития воспалительного процесса происходит нагноение. Заболеванию в равной степени подвержены люди обоих полов, разных возрастов.
Патология не является наследственной. Максимальная частота обращения по поводу болезни фиксируется в летнее время, когда человек чаще находится в жарких и влажных помещениях.
В большинстве случаев половой гидраденит вызван инфицированием стафилококком. Опасность представляют осложнения гидраденита с локализацией в паховой области, например, сепсис. Болезнь может рецидивировать и сопровождается чаще абсцедирующими угрями с эпителиальным копчиковым ходом – утверждают эксперты Клиники косметологии и дерматовенерологии.
Особенности течения
Гидраденит всегда сопровождается гнойным процессом, поэтому его чаще путают с чирьем. Главное отличие гидраденита — отсутствие центрального очага (стержня). Возбудитель инфекции проникает в апокриновые железы через протоки, мелкие ссадины. Обычно процесс локализуется в группе потовыделительных элементов.
У женщин развивается гидраденит на половой губе (только на большой, на малой не возникает из-за отсутствия потовых секреторов). Существует три формы течения:
- острая;
- осложненная;
- хроническая.
В двух последних случаях формируются скопления свищей, после заживления которых на коже образуются грубые фиброзные шрамы. Если не лечить острое заболевание, происходит переход в хроническую форму с частыми обострениями.
Обычно гидраденит начинается с закупорки железистого протока детритом, состоящим из разрушенных эпителиальных и бактериальных клеток. Из-за увеличения давления на стенки протока происходит его растяжение выше места закупорки с дальнейшим разрывом в нижней части. Поврежденные участки воспаляются с образованием обширного очага гноя. Затем формируются наружные свищи, которые при затягивании оставляют рубцы.
Вернуться к оглавлениюГистологическая картина

При развитии гидраденита в паху и на половых органах образуются плотные роговые пробки в железистых канальцах и устьях волосяных луковиц. В результате происходит спайка выходных протоковых отверстий с образованием расширенной кисты на фолликуле. В ряде случаев воспаление затрагивает железистое тело.
По мере развития гидраденита воспаляются ближайшие ткани. Основная патология сопровождается кокковой инфекцией с поражением потовыделительных сереторов и глубоких слоев эпидермиса. Кожа рубцуется и сужается по типу облитерации, что требует хирургии в качестве лечения.
Причины гидраденита в паху у женщин
Основная причина поражения апокриновых желез — заражение стафилококком. Реже фиксируются случаи инфицирования протеями, стрептококками. Провоцирующие факторы:
- нарушение правил личной гигиены по уходу на интимной зоной;
- гормональные сбои;
- изменения в работе эндокринной системы, вызванные возрастными или физиологическими особенностями;
- повышенное потоотделение, так как состав пота благоприятен для развития патогенных бактерий;
- нарушения вещественного обмена;
- ослабленный иммунитет в результате беременности, стрессов, перенапряжения, хронических болезней, хирургии, ВИЧ, приема препаратов, купирующих активность составных частей иммунной цепи;
- преобладание тесной одежды, нижнего белья из синтетического материала в гардеробе;
- аномальное развитие выводящего протока потовыделительного секретора.
Повысить риск развития гидраденита могут:
- кожные болезни, например, дерматит, экзема;
- кожные повреждения, такие как раны, счесы, царапины.
Кожный покров и волосяные мешочки повреждают во время бритья и эпиляции. Через травмированный участок попадают возбудители, вызывая воспалительный процесс.
Вернуться к оглавлениюСимптомы
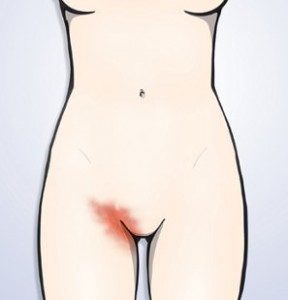
Общая клиника для мужчин и женщин при паховом и грудном гидрадените развивается следующим образом:
- В первый день инфицирования в подкожном слое образуется уплотнение. Пораженный участок сильно зудит и побаливает.
- Через 3—5 суток размер уплотнения увеличивается. Внутри скапливается гной, происходит спайка с ближайшей тканью. Нарыв болит, на его поверхности выступает гной.
- Наблюдается сильный отек в области инфильтрата с изменением цвета кожи над очагом и вокруг, которая становится багрово-синеватого оттенка.
- Боль интенсифицируется.
- С наступлением сильной интоксикации организма появляется жар, озноб, недомогание.
Если скопится много гноя, очаг может вскрыться самостоятельно, но может пойти внутрь тканей. После самоудаления экструдата, рана затягивается, оставляя грубый рубец.
Вернуться к оглавлениюУ беременных
Причины возникновения гидраденита потовых желез в период вынашивания ребенка сопряжены с ослаблением иммунитета, несоблюдением правил личной гигиены, ОРВИ, герпетической инфекцией. Симптомы гидраденита:
- резкое повышение температуры тела;
- недомогание;
- боли в воспаленном месте.
При появлении клиники гидраденита при беременности следует в скором порядке обратиться к врачу для вскрытия гнойника и его чистки. Дополнительно назначается курс противовоспалительной и местной антибактериальной терапии. В противном случае повышается риск развития тяжелых осложнений, которые пагубным образом скажутся на здоровье матери и плода.
Вернуться к оглавлениюДиагностика

У болезни своеобразная локализация, клиника и ряд особенностей протекания, поэтому диагноз ставится при первичном осмотре специалистом. Одновременно проводится дифференциация гидраденита апокриновых секреторов от других схожих патологий:
- при фурункулезе присутствует стержень в воспаленном очаге, при гидрадените его нет;
- при колликвативном туберкулезе течение более длительное, поражаются сразу лимфоузлы, отсутствует боль.
Дополнительно проводится дифференциация с инфицированными эпидермальными кистами, актиномикозом, болезнью кошачьих царапин, гранулематозом, лимфогранулемой при ВИЧ. Сложность возникает с дифференциацией патологии с болезнью Крона.
Дополнительно берется кровь на анализ с целью выявления признаков воспалительного процесса:
- повышение СОЭ;
- скачок уровня лейкоцитов.
При хроническом, рецидивирующем течении гидраденита проводятся иммунные обследования с составлением иммунограммы.
Вернуться к оглавлениюЛечение

Гидраденит в интимном месте возможно вылечить двумя существующими подходами. Консервативный метод назначается медикаментозная терапия:
- Антибиотиками тетрациклинового, цефалоспориного ряд в таблетках. Препарат подбирается на основе результатов чувствительного теста относительно возбудителя.
- Бактерицидными мазями для компрессов и пластырями («Клиндамицин», «Хлоргексидин»).
- Спиртовой обработкой пораженной кожи вокруг воспаленного очага.
- Кортикостероидами, если антибиотики не действуют.
- Пероральными контрацептивами.
Комбинированный метод, включающий медикаментозное лечение и технику хирургии. Лечение происходит в несколько этапов:
- Рассечение гнойника при операции с последующей санацией и дренированием полости. Операция проводится с чисткой антибиотиками.
- Диетотерапия, направленная на снижение веса при ожирении.
- Витаминотерапия.
- Лечение фоновых болезней.
Воспалительный процесс в потовых серкреторах имеет тенденцию к продолжительным рецидивам. На основании составления иммунограмы пациента, требуемой при хронизации гидраденита и частых рецидивах, проводится имуннокоррекция.
Вернуться к оглавлениюНародное лечение
Паховый гидраденит лечится народными средствами, если процесс протекает в легкой форме и после согласования с врачом. Рецепты:

- Компресс из тертого сырого картофеля на сутки.
- Наложение «тибетского черного пластыря», приготовленного из ингредиентов: по 50г черного хозяйственного мыла и муки; по 25 г растительного масла и сахара; 250 мл кипятка.
Компоненты смешиваются и провариваются 3 минуты. После этого добавляется тертая свеча, делается пластырь, который сменяется ежедневно. - Луковый компресс. Ингредиенты: по 50 г хоз/мыла и тертого лука; 100 г растопленного жира. Компоненты смешиваются. Компресс сменяется дважды в сутки.
- Смеси фруктов, ягод, орехов, витаминизированный еловый напиток с медом, настойка на эхинацее для приема внутрь. Средства повышают защитную функцию организма.
Осложнения
Последствия гидраденита развиваются при отказе от лечения и операции. По мере развития болезни в процесс вовлекается жировая клетчатка, что приводит к развитию разлитого гнойного поражения тканей — флегмоны. Если вблизи пораженных апокриновых секреторов находятся лимфоузлы, существует риск появления лимфаденита.
Если не применяется хирургия и дренирование гноя, процесс распространяется на мягкие ткани, вызывая абсцесс. В дальнейшем инфекция попадает в кровоток и разносится по организму, вызывая сепсис.
Характерные осложнения гидраденита в паху:
- флегмона;
- изъязвление кожи;
- глубокий гнойник, достигающий смежных структур;
- свищи к мочеиспускательному каналу и пузырю, прямому кишечнику, брюшинным листам;
- гнойный артрит.
Профилактика и безопасность
Профилактические меры:
- ношение удобной, свободной одежды и нижнего белья, не травмирующего гнойник и соответствующего температуре окружающей среды;
- отказ от курения, алкоголя, вредных пристрастий в еде;
- четкое соблюдение правил личной гигиены.
Повысить эффективность лечения, предупредить интоксикацию с распространением инфекции можно соблюдением следующих рекомендаций:
- Отказ от приема ванн. Омовение проводится под душем или в биде.
- Деликатное удаление волос в области промежности.
- Строжайшее соблюдение правил личной гигиены с корректировкой используемой интимно косметики.
- Ношение правильной одежды и белья.
- Санация области воспаления дважды в сутки слабо-розовым раствором марганцовки.
 Гидроз и все что с ним связано Ещё один сайт на WordPress
Гидроз и все что с ним связано Ещё один сайт на WordPress
